Transformasi Pembiayaan Kesehatan melalui Penguatan Tata Kelola Daerah di Era Pasca Penghapusan Mandatory Spending dan Kontraksi APBD
Oleh: Public Policy Team
Desentralisasi Wewenang Kesehatan Pemerintah Daerah
Desentralisasi menempatkan pemerintah daerah sebagai aktor utama dalam penyelenggaraan pelayanan publik, termasuk sektor kesehatan. Melalui Undang-Undang Nomor 23 Tahun 2014 tentang Pemerintahan Daerah, kewenangan kesehatan sebagian besar dilimpahkan kepada provinsi dan kabupaten/kota. hal ini menekankan agar pemerintah daerah lebih memahami kebutuhan warganya dan memiliki fleksibilitas dalam merespons tantangan kesehatan secara kontekstual.
Sayangnya, desentralisasi tidak sepenuhnya diiringi kemandirian dan manajerial daerah. Pembiayaan kesehatan masih bergantung pada transfer pusat, sementara struktur APBD yang rigid dan didominasi belanja pegawai menyempitkan ruang pembiayaan.
Tidak hanya itu, pemerintah daerah juga memiliki kewajiban memenuhi Standar Pelayanan Minimal (SPM) sebagai bentuk jaminan negara terhadap pemenuhan pelayanan dasar bagi masyarakat. Berdasarkan Peraturan Menteri Dalam Negeri Nomor 59 Tahun 2021 tentang Penerapan Standar Pelayanan Minimal, SPM merupakan ketentuan mengenai jenis dan mutu pelayanan dasar yang wajib diselenggarakan oleh pemerintah daerah sebagai bagian dari urusan pemerintahan wajib.
Kebijakan ini menegaskan bahwa pemerintah daerah harus merencanakan, menganggarkan, dan melaksanakan pemenuhan pelayanan dasar melalui integrasi SPM ke dalam dokumen perencanaan dan penganggaran daerah, seperti RPJMD, RKPD, dan Renstra perangkat daerah. Pada sektor kesehatan, SPM mencakup berbagai layanan dasar, mulai dari pelayanan kesehatan ibu dan anak hingga pelayanan bagi kelompok rentan. Oleh karenanya, SPM dapat menjadi instrumen kebijakan untuk memastikan bahwa desentralisasi pelayanan kesehatan tetap menjamin standar minimal akses dan kualitas layanan bagi masyarakat.
Dilansir dari Jakarta Globe (2025) Mantan Direktur Utama BPJS Kesehatan 2021-2026 mengatakan bahwa Indonesia menunjukkan kemajuan signifikan dalam pencapaian Universal Health Coverage (UHC) melalui program Jaminan Kesehatan Nasional (JKN) yang dikelola BPJS Kesehatan. Kurun sekitar satu dekade, cakupan kepesertaan telah menjangkau lebih dari 98% penduduk Indonesia, disertai peningkatan kapasitas layanan dengan lebih dari 23.000 fasilitas kesehatan tingkat pertama dan lebih dari 3.000 fasilitas rujukan pada tahun 2024.
Sayangnya, keberlanjutan sistem jaminan kesehatan nasional tidak hanya bergantung pada perluasan kepesertaan pada BPJS Kesehatan, namun juga pada dukungan pembiayaan kesehatan yang memadai, termasuk dari pemerintah daerah melalui alokasi belanja kesehatan dalam APBD. Konteks tersebut semakin relevan setelah disahkannya Undang-Undang Nomor 17 Tahun 2023 tentang Kesehatan yang menghapus ketentuan mandatory spending kesehatan. Hal ini bermaksud untuk agar kebijakan belanja berbasis kebutuhan dan kinerja. Fleksibilitas anggaran mungkin dapat mendorong efisiensi dan efektivitas, namun tanpa kapasitas tata kelola pembiayaan yang matang, sektor kesehatan berisiko menjadi hal menyesuaikan anggaran tahunan.
Pemerintah daerah bukan hanya berbicara mengenai anggaran saja, namun juga harus memperhatikan kematangan tata kelola pembiayaan daerah dalam menjamin keberlanjutan sistem secara mandiri di era kontraksi APBD. Sehingga, memunculkan pertanyaan apakah penghapusan mandatory spending urusan kesehatan ini telah ditopang kapasitas pembiayaan dan manajerial yang kuat, atau masih bergantung kebijakan struktural pusat di era kontraksi APBD?
Ketergantungan Pembiayaan Pada Pemerintah Pusat dan Struktur Belanja yang Rigid
Berdasarkan laporan Sanur L. (2025) dalam Info Singkat Komisi II DPR RI, terdapat beberapa hal krusial mengenai kondisi pembiayaan daerah
- Pada 25 Agustus 2025, Komisi II DPR RI menyoroti lemahnya kemandirian keuangan daerah, hanya 4,76% atau 26 daerah yang memiliki kapasitas kuat, sementara sekitar 65-70% APBD masih bergantung pada transfer pusat.
- Rentang periode 2021-2025, transfer pusat menyumbang sekitar 69-71% pendapatan daerah secara nasional, dan pada level kabupaten proporsinya melebihi 80%. Artinya, unit pemerintahan yang paling dekat dengan pelayanan dasar justru memiliki ruang pembiayaan paling terbatas.
- Di sisi belanja tahun 2025, APBD juga menunjukkan rigiditas yang kuat. Belanja pegawai mencapai sekitar 36-37% dari total belanja daerah, sehingga menyempitkan ruang untuk belanja modal dan pembangunan. Rigiditas ini diperkuat oleh ketentuan penghapusan mandatory spending dengan minimal 10% untuk kesehatan (di luar belanja pegawai) yang membatasi fleksibilitas realisasi anggaran sesuai kebutuhan lokal.
Untuk memberikan gambaran mengenai kondisi fiskal daerah, berikut disajikan struktur pendapatan dan komposisi belanja pemerintah daerah berdasarkan data realisasi APBD.
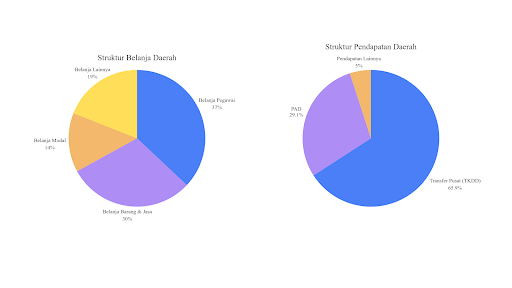
Gambar 1. Struktur APBD Nasional Untuk Belanja dan Pendapatan Daerah Tahun 2025. Sumber: Diolah dari Portal APBD Kementerian Keuangan (2025).
Data APBD tahun 2025 menunjukkan bahwa sebagian besar pendapatan daerah masih bersumber dari Transfer Pusat (TKDD), sementara kontribusi Pendapatan Asli Daerah (PAD) relatif lebih kecil. Di sisi belanja, proporsi belanja pegawai masih menjadi komponen terbesar dibandingkan belanja pembangunan seperti belanja modal. Kombinasi ketergantungan dan struktur belanja yang rigid tersebut menyebabkan ruang pembiayaan daerah menjadi terbatas, sehingga kemandirian pemerintah daerah dalam memperluas investasi layanan publik, termasuk sektor kesehatan, menjadi kurang optimal.
Penghapusan Mandatory Spending Urusan Kesehatan di Era Kontraksi APBD
Pada mulanya adalah Undang-Undang Nomor 36 Tahun 2009, menegaskan ketentuan alokasi minimal 5% APBN dan 10% APBD untuk mandatory spending kesehatan, namun setelah disahkannya UU Kesehatan No. 17 Tahun 2023, ketentuan ini dihapus. kini anggaran disusun berbasis kinerja dan kebutuhan riil, bukan persentase kaku. Padahal, tujuan mandatory spending dirancang sebagai pagar pembiayaan agar sektor kesehatan tidak terpinggirkan dalam kompetisi anggaran daerah yang dipengaruhi variasi kapasitas pembiayaan dan komitmen politik.
Data Kementerian Keuangan Republik Indonesia menunjukkan bahwa hingga 31 Agustus 2025, realisasi belanja daerah terkontraksi 14,1% (year-on-year). Penurunan ini terutama terjadi pada belanja modal yang anjlok 32,6% menjadi Rp 44,9 triliun, diikuti belanja barang dan jasa yang turun 10,6%, serta belanja lainnya yang turun 30,7%. Di saat yang sama, dana pemerintah daerah yang tersimpan di perbankan justru meningkat menjadi Rp 233,11 triliun, lebih tinggi dibanding periode yang sama tahun sebelumnya (KONTAN, 2025). Kondisi tersebut mengindikasikan dua hal penting:
- Kontraksi belanja daerah bukan semata-mata akibat keterbatasan likuiditas, melainkan juga persoalan eksekusi dan preferensi alokasi.
- Pada situasi pembiayaan yang menahan belanja, urusan kesehatan dapat mengalami penundaan atau pengurangan alokasi.
Tanpa batas minimal, urusan kesehatan harus bersaing dengan infrastruktur, hibah, dan program politik lainnya. Pada situasi kontraksi APBD ini, belanja modal dan barang/jasa yang menopang operasional pelayanan kesehatan dapat menjadi komponen pertama yang rentan ditekan. Penghapusan mandatory spending bidang kesehatan berisiko mengubah fungsi protektif pembiayaan menjadi sekadar fleksibilitas administratif tanpa penguncian berbasis outcome. Kasus perlambatan belanja dan meningkatnya dana mengendap di kas daerah serta penghapusan mandatory spending dapat menjadi paradigma, bukan lagi soal fleksibilitas, melainkan apakah sektor kesehatan tetap menjadi prioritas, atau hanya menjadi kompetisi dalam anggaran daerah.
Kontraksi APBD, Penghapusan Mandatory Spending dan Ujian Nyata Tata Kelola Keuangan Kesehatan Daerah (PFM)
Alih-alih terjebak pada perdebatan persentase alokasi, kesiapan desentralisasi kesehatan dalam era kontraksi APBD dapat dikaji dengan Public Financial Management (PFM) daerah. Tantangan utamanya bukan semata keterbatasan dana, melainkan bagaimana anggaran direncanakan, dieksekusi, dan dievaluasi. Berikut adalah rumusan PFM dalam menguji kesiapan tata kelola keuangan daerah:
Kredibilitas anggaran menjadi hal penting, seperti adanya keterlambatan pencairan, rigiditas mekanisme revisi anggaran, serta variasi tingkat penyerapan antar fasilitas kesehatan.
Bagaimana dengan ruang fiskal? Pada situasi kontraksi APBD, kemampuan melakukan relokasi cepat terhadap kebutuhan mendesak menjadi krusial.
Desentralisasi menuntut konsistensi antara RPJMD, Renstra Dinas Kesehatan, dan APBD. Akan tetapi, perbedaan siklus, indikator, dan aturan teknis antar sumber dana sering memicu fragmentasi perencanaan.
Paradigma money follow program tanpa mekanisme umpan balik yang jelas antara outcome dan penganggaran, belanja publik berisiko tetap berorientasi pada penyerapan, bukan pada peningkatan kualitas layanan. Indikator kualitas pelayanan tersebut dapat terefleksi melalui capaian SPM kesehatan yang mencerminkan akses dan cakupan layanan dasar bagi masyarakat. Tanpa integrasi antara indikator SPM dan sistem penganggaran daerah, orientasi belanja berpotensi tetap administratif, bukan berbasis kinerja pelayanan.
Pada akhirnya, kombinasi kontraksi APBD dan penghapusan mandatory spending menempatkan tata kelola keuangan daerah sebagai faktor penentu keberlanjutan layanan kesehatan. Tanpa PFM yang menguji kredibilitas anggaran, integrasi perencanaan, dan orientasi kinerja yang kuat, desentralisasi berisiko menghasilkan alokasi yang sah secara administratif namun lemah secara substantif.
Action Items Dalam Menghadapi Penghapusan Mandatory Spending Kesehatan di Era Kontraksi APBD
Kontraksi tidak selalu identik dengan kemunduran layanan publik. Dalam sistem yang tepat, tekanan anggaran justru dapat menjadi katalis reformasi. Studi di Punjab menunjukkan bahwa integrasi struktur organisasi dapat menjadi pintu masuk untuk menyatukan perencanaan, penganggaran, dan pengendalian kinerja (Health System Insight, 2026). Sementara itu, sebuah policy brief membahas pembiayaan puskesmas di Indonesia menegaskan bahwa fragmentasi sumber dana, rigiditas aturan penggunaan, serta keterlambatan pencairan merupakan hambatan utama efektivitas belanja layanan primer (World Health Organization, 2026).
Melalui dua pelajaran ini, berikut adalah action items yang dapat dijalankan agar penghapusan mandatory spending di tengah kontraksi APBD agar sektor kesehatan tetap menjadi investasi jangka panjang:
No | Agenda Reformasi Sistemik | Instrumen Operasional |
1 | Mengintegrasikan perencanaan dan kerangka anggaran terpadu |
|
2 | Menyusun program berbasis kebutuhan layanan dan indikator SPM |
|
3 | Memastikan penyaluran dana dapat diprediksi dan dicarikan sejak awal |
|
4 | Melakukan konsolidasi pengadaan |
|
4 | Mengintegrasikan sistem pelaporan keuangan dan kinerja |
|
Tabel 1. Action Items Dalam Menghadapi Penghapusan Mandatory Spending Kesehatan di Era Kontraksi APBD. Sumber: Diolah penulis berdasarkan rujukan WHO (2026) dan Health Systems Insight (2026).
Penghapusan mandatory spending kesehatan di tengah kontraksi APBD adalah ujian kedewasaan desentralisasi. Kebijakan ini menggeser paradigma dari sekadar kepatuhan persentase kaku menuju tanggung jawab berbasis kinerja. Tetapi, tingginya dana mengendap di daerah membuktikan bahwa tantangan utama bukanlah kelangkaan sumber daya, melainkan inefisiensi sistem dalam mengeksekusi anggaran secara lincah dan tepat sasaran.
Kesehatan tidak boleh menjadi variabel yang dikorbankan dalam kompetisi politik anggaran. Keberlanjutan layanan dasar kini tidak lagi diproteksi oleh pagar pembiayaan dari pusat, melainkan bergantung pada kekuatan pondasi PFM daerah, terutama pada integrasi perencanaan dan kredibilitas anggaran. Kontraksi ini harus dipandang sebagai momentum reformasi, bukan ancaman.
DAFTAR PUSTAKA
Health Systems Insight. (2026). Governance and financing landscape of family planning in Punjab.
Imamora, N. (2025, 22 September). Belanja Daerah Melambat, Kontraksi 14,1% yoy Agustus, Pemda Tumpuk Dana di Perbankan. Kontan.
Ministry of Public Works. (2025). Implementation of New Urban Agenda: National Update Report: Book 1. Directorate General of Human Settlements, Ministry of Public Works – Republic of Indonesia.
Sanur L., D. (2025). Membangun Kemandirian Desentralisasi Fiskal Daerah. Info Singkat, XVII(17), 1-5. Pusat Analisis Penentu Kebijakan DPR RI.
Undang-Undang Nomor 17 Tahun 2023 tentang Kesehatan. (2023). Lembaran Negara Republik Indonesia Tahun 2023 Nomor 105. Jakarta.
Undang-Undang Nomor 23 Tahun 2014 tentang Pemerintahan Daerah. (2014). Lembaran Negara Republik Indonesia Tahun 2014 Nomor 244. Jakarta.
World Health Organization. (2026). Public financial management for effective financing of Puskesmas services in Indonesia: Summary of review and policy insights. WHO Indonesia.
Kementerian Kesehatan Republik Indonesia. (2023). Asistensi Penganggaran dan Pelaporan Standar Pelayanan Minimal Bidang Kesehatan.
Kementerian Dalam Negeri Republik Indonesia. (2021). Peraturan Menteri Dalam Negeri Nomor 59 Tahun 2021 tentang Penerapan Standar Pelayanan Minimal. Jakarta: Kementerian Dalam Negeri.
Noni, Y. (2025). Indonesia achieves universal health coverage within 10 years, impressing global health community. Jakarta Globe.
Direktorat Jenderal Perimbangan Keuangan, Kementerian Keuangan Republik Indonesia. (2025). Portal Data APBD Pemerintah Daerah.
What We Do?
- Policy Design & Its Operation
- Strategic Planning
- Feasibility or Assessment Study
- Policy Brief & Reporting
- Digital Transformation
- Advocacy
- Investigation
- Stakeholder Engagement
- Data Protection & Governance
